Клещевой энцефалит
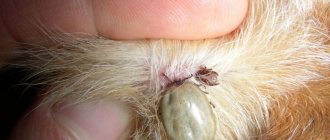
Укус клеща
Боррелиоз
15607 11 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Исследование иксодового клеща: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Подробное описание исследования
Инфекции, переносимые иксодовыми клещами опасны, а их симптомы сходны между собой. Некоторые клещи могут переносить возбудителей сразу нескольких заболеваний, что осложняет течение болезни и затрудняет диагностику.
Клещевой энцефалит – вирусная инфекция, поражающая ткани головного и спинного мозга и/или их оболочек. Заболеть можно тогда, когда иксодовые клещи активны: весной и летом. В среднем по стране вирус переносят 6 из 10 клещей, но из-за неравномерности распространения данных насекомых, вероятность инфицирования варьируется в зависимости от местности. Края, в которых укус клеща с большой вероятностью грозит энцефалитом, называются эндемичными. Суммарно на таких территориях проживает половина населения страны. Мы подготовили наглядную иллюстрацию распространенности клещевого энцефалита в России по регионам. https://www.gemotest.ru/news/119135/
Полный список эндемичных по клещевому энцефалиту территорий приведен на сайте Роспотребнадзора (https://www.mossanexpert.ru/novosti/?ELEMENT_ID=3386)
Заболеть можно не только от укуса клеща. Носителями и источником заражения могут быть домашние животные и птицы. Так, инфицироваться можно при употреблении сырого козьего или коровьего молока. А вот от человека к человеку клещевой энцефалит не передается.
При попадании вируса в кровь клетки иммунной системы захватывают его, но обезвредить не могут. В них он размножается, новые вирусные частицы попадают в лимфоузлы, селезенку, печень, где происходит повторное размножение. Когда удалось увеличить количество вирусных частиц, вирус попадает в клетки нервной системы и мозговых оболочек. Клинически болезнь начинается остро после инкубационного периода (7-35 дней). Симптомы нарастают стремительно: температура поднимается до 38-39 оС, возникает чувство озноба. Появляются слабость, сонливость, головная и мышечные боли, возможно — рвота. Все это длится 2-4 дня, после чего наступает облегчение, которое можно принять за выздоровление. Иногда так и есть, но у 20-30% через неделю симптомы возобновляются. Из-за поражения нервной системы добавляются неврологические патологии. Возникают двигательные нарушения: руки и ноги начинают подергиваться или дрожать, иногда наоборот – двигательная активность усложняется вплоть до паралича, возникает скованность затылочных мышц, которая проявляется в невозможности наклонить голову или достать подбородком до груди. Для дальневосточного подтипа клещевого энцефалита период заболевания не характерен: болезнь начинается еще более остро, нервная система поражается уже на 3-5 день. Летальность от этого подтипа заболевания выше: 20% против 2% от описанной выше европейской формы.
Чтобы предотвратить заболевание, люди, проживающие в эндемичных региона или въезжающие в них, делают прививку. Иммунитет к клещевому энцефалиту формируется на месяц. Если зараженный клещ укусил человека, ему вводят противоэнцефалитную сыворотку. Она эффективна лишь в течение 4 суток от момента присасывания клеща. Это – меньше времени инкубационного периода, поэтому для своевременных мер по профилактике инфекции, в случае укуса клещом, его необходимо сдать в лабораторию на анализ, не дожидаясь проявлений болезни.
Болезнь Лайма (бореллиоз) – самая распространенная болезнь, которую переносят клещи в Северном полушарии. Самое характерное проявление заболевания – кольцевидное покраснение в месте укуса, которое называется блуждающей эритемой. Эритема возникает в среднем на 7-10 день после укуса, хотя это происходит не всегда. Даже если покраснения не появилось, укус клеща – повод провести анализ клеща на Лайм-бореллиоз, не дожидаясь симптомов заболевания, которые в среднем наступают через две недели от момента укуса. Они включают в себя повышение температуры, слабость, головную и мышечную боли. Иногда появляется кашель, тошнота, рвота и диарея, часто отмечается боль в суставах. Как видите, они неспецифичны – по клинической картине сложно понять, что это именно болезнь Лайма. Чаще всего, в результате поражаются суставы, нервная система и кожные покровы. От своевременной постановки диагноза зависит эффективность терапии и исход заболевания: без лечения оно может привести к инвалидизации и даже смерти.
Неспецифичность симптомов связана с тем, что возбудитель заболевания – спиралевидная бактерия (спирохета) рода Borrelia поражает разные ткани и органы. Спирохеты попадают в организм человека со слюной клеща при укусе.
Заразиться можно с мая по сентябрь, особенно вероятно в местах, эндемичных по клещевому энцефалиту. Если иксодовый клещ переносит возбудителей обоих заболеваний, может возникнуть смешанная инфекция.
Два других заболевания, переносимые иксодовыми клещами — гранулоцитарный анаплазмоз и моноцитарный эрлихиоз. Это бактериальные заболевания. Возбудитель первого из них — Anaplasma phagocytophilum, поражает гранулоциты, клетки иммунной системы. Вторая болезнь вызывается бактериями рода Ehrlichia, они размножаются в моноцитах. Отсюда и названия этих заболеваний. Симптомы этих инфекций неспецифичны и схожи между собой: повышение температуры, слабость, головные боли. Обычно они начинают проявляться в течение 12 дней после укуса клеща. При тяжелом течении болезни отмечают поражение кожи, печени, почек, центральной нервной системы, костного мозга. Инфекция имеет тяжелое течение и высокую смертность, особенно среди людей с ослабленным иммунитетом.
Подготовка к процедуре
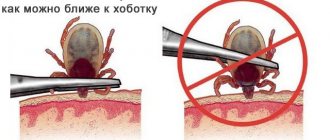
При обнаружении присосавшегося клеща для его удаления из тела необходимо обратиться в травматологический пункт. Если такой возможности нет, клеща следует удалить самостоятельно. Для этого нужно перехватить тело клеща обернутыми марлей пальцами или пинцетом строго перпендикулярно поверхности тела, как можно ближе к его ротовому аппарату. Затем, поворачивая тело клеща вокруг оси, извлечь его. Не рекомендуется смазывать место укуса и самого клеща маслом. Клеща с кусочком влажной ваты необходимо поместить в плотно закрываемую емкость (специальный контейнер с крышкой для исследования биоматериала, банку, пробирку или др.). Нельзя помещать в одну емкость клещей, снятых с разных людей.
Ранку на коже продезинфицировать антисептиком (спиртом, йодом, зеленкой), руки после извлечения клеща тщательно вымыть с мылом. Контейнер с клещом доставить в ближайший медицинский офис в день снятия. В настоящее время можно приобрести специальные устройства для удаления клеща, которые продаются в аптеке.
Живого клеща до исследования допускается хранить в холодильнике при +2 +8оС до 1 мес. Исследование мертвого клеща допускается при условии хранения его после снятия в холодильнике при температуре +2 +8оС не более 5 суток. С учетом риска развития клещевого энцефалита и продолжительности исследования (до 3 рабочих дней) лучше отдать клеща на исследование в день снятия с тела.
Использованная литература
1. Клещевой вирусный энцефалит у взрослых. Клинические рекомендации Национального научного общества инфекционистов, 2014 г. 2. https://www.rospotrebnadzor.ru/about/info/predpr/news_predpr.php?ELEMENT_ID=14010&sphrase_id… 3. Болезнь лайма у взрослых. Клинические рекомендации Министерства Здравоохранения Российской Федерации, 2016 г. 4. Климова Ю.А. и соавт. Гранулоцитарный анаплазмоз человека// Вестник Российского университета дружбы народов. Серия: Медицина, 2022 г. 5. Злобин В.И. Клещевые трансмиссивные инфекции // В.И. Злобин, Н.В. Рудаков, И.В. Малов. – Новосибирск: Наука, 2015. – 224 с.
Где сдать клеща на анализ в Москве
Для получения точных результатов исследования насекомого на наличие инфекций необходимо, чтобы на момент передачи оно оставалось живым. Некоторые учреждения принимают мертвых особей и даже их фрагменты, но точность диагностики при этом существенно снижается. Прием клещей на анализ в Москве осуществляется по следующим адресам:
| Наименование | Адрес | Телефон |
| ФГУЗ «Центр гигиены и эпидемиологии в Москве» | Графский пер., д.4 | (495) 687-40-47 |
| Центр санэпидэкспертиз и сертификации | Ул. Пятницкая, д.45 | (495) 543-92-78 |
| ФБУЗ «Центр гигиены и эпидемиологии по железнодорожному транспорту» | Ул. Ходынская, д.10а | (499) 253-01-31 |
| Гигиенического образования населения центр | 1-й Смоленский пер., д.9 | (499) 241-86-28 |
| Федеральный центр гигиены и эпидемиологии | Варшавское шоссе, д.19а | (495) 954-45-36 |
| Головной центр гигиены и эпидемиологии | 1-й Пехотный пер., д.6 | (499) 190-48-61 |
| Центр гигиены и эпидемиологии (по округам): | ||
| ЦАО | Красногвардейский бульвар, д.17 | (499)256 07 71 |
| Зеленоградский | Каштановая аллея, д.6 | (495) 9445996 |
| Юго-Восточный | Волгоградский проспект, д.113 | (495) 9193632 |
- Кредит пенсионерам до 75 лет без поручителей — предложения банков России и условия получения
- Как здоровая пища влияет на мозг
- Как оформить дополнительные выплаты на детей
Какие документы нужны
Обязанность обеспечения проверки клеща на наличие инфекционных агентов возложена на пострадавшего человека. Перед тем как отнести насекомое в лабораторию или медицинский центр, необходимо уточнить у сотрудников учреждения в телефонном режиме, принимают ли они особей для исследований. При передаче экземпляра медицинскому персоналу понадобится предоставить информацию о месте, приблизительном времени укуса, и предъявить следующие документы:
- страховой медицинский полис;
- паспорт;
- договор страхования – при наличии страховки все расходы по извлечению, исследованию клеща, а также обязанности по доставке насекомого на анализы возлагаются на страховую компанию.
Что такое Инвитро
Российская компания, предоставляющая услуги в области лабораторной диагностики. Лаборатории расположены в 200 городах Российской Федерации, имеются представительства в других странах бывшего СНГ. Диагностику осуществляют высококвалифицированные специалисты на современном оборудовании.
Основным преимуществом центра является круглосуточная работа. Информацию о ближайшем нахождении лаборатории можно получить на официальном сайте клиники. О предварительной встрече договариваются по телефону. Результаты, в зависимости от методов исследования, готовы в день сдачи материала либо в течение 2 недель. Узнать их можно при личной беседе с врачом, по телефону, на электронную почту.
Какие осложнения возможны
Сегодня многие люди интересуются вопросами о том, какие осложнения могут возникнуть после клещевого энцефалита. Согласно статистическим данным, при лихорадочной и менингеальной форме заболевания прогноз для пациентов вполне благоприятный — лечение проходит легкобез каких-либо последствий.
А вот прочие формы болезни могут быть крайне опасными. У некоторых пациентов развивается эпилепсия. Менингоэнцефалитическая разновидность заболевания может привести к сильному отеку головного мозга, который нередко заканчивается коматозным состоянием и смертью больного. Иногда клещевой энцефалит поражает черепно-мозговые нервы, что ведет к таким необратимым последствиям, как нарушение речи, косоглазие, паралич мышц шеи, конечностей или туловища, а также гнусавость голоса и проблемы с глотанием.
В некоторых случаях после перенесенного заболевания у пациента развивается что ведет к инвалидности. На самом деле осложнения после перенесенного энцефалита могут быть разными. Вот почему так важная грамотно проведенная терапия.
Может ли ПЦР-тест обнаружить коронавирус на ранней стадии?
ПЦР-тест, в отличие от экспресс-теста, может выявить коронавирус на ранней стадии заболевания. По словам эксперта, этот лабораторный метод эффективнее экспресс-анализа, так как исследует коронавирус на молекулярном уровне.
Что за ускоренный метод тестирования на COVID-19 разработали в Минобороны? Подробнее
«В экспресс-тесте мы определяем сам коронавирус (правильнее говорить “антиген коронавируса”), а в ПЦР-тесте мы определяем его молекулярную структуру. Причем при создании тест-систем в методе ПЦР мы используем те участки молекулы коронавируса, которые не были подвержены мутациям. То есть они одинаковы для всех известных штаммов ковида: “Дельта”, “Омикрон”, “Альфа”, уханьский штамм и любые другие. Метод ПЦР выявляет все виды коронавируса. Даже на ранней стадии», — рассказывает Тиванова.
Также она добавила, что сегодня определение коронавируса ПЦР-тестированием позволяет показать положительный результат на коронавирус за один, а иногда и за три дня до проявления клинических симптомов болезни.
Когда нужно делать ПЦР-тест, а когда экспресс-тест?
Если чувствуете симптомы простуды и не знаете, ковид это или сезонный грипп, то можно сделать экспресс-тест, считает Тиванова.
«Но болеете ли вы или нет коронавирусом, на 100% покажет только метод ПЦР. Если экспресс-тест покажет положительный результат — с высокой вероятностью, это коронавирус. Если отрицательный, то нужно перепроверить результат ПЦР-тестом. Чтобы удостовериться: действительно ли он отрицательный или у вас пока слишком мала концентрация вируса, и экспресс-тест их просто “не поймал”», — говорит Тиванова.
Нужно ли сдавать кровь на антигены и антитела?
Для ПЦР- и для экспресс-тестов на ковид используются биоматериалы, взятые из верхних дыхательных путей — это мазок из носоглотки и мазок из зева (горла).
Сколько действителен ПЦР-тест на коронавирус и почему его срок сократили? Подробнее
«Кровь как биоматериал не используется для скрининговых тестов. Потому что коронавирус мы определяем в верхних дыхательных путях. Но если, например, пациент находится в стационаре, в тяжелом состоянии, то в качестве биоматериала медики действительно используют кровь, чтобы понять, есть ли в ней вирус. Кровь используется только для исследования ПЦР-методом», — объяснила Елена Тиванова.
А вот для определения уровня антител (иммунитета к ковиду) в качестве биоматериала берут только кровь. Для экспресс-теста можно сдать кровь из пальца, а вот ПЦР-тесты для определения антител не используются. Для этого существуют другие лабораторные методы. Например, иммуноферментный анализ (кратко он называется ИФА). Это способ обнаружения в крови специфических антител с помощью разных биохимических реакций.
«Мы определяем иммунный ответ организма на коронавирус, а не сам коронавирус, поэтому исследуется кровь. Что касается результатов тестирования, то сравнивая результаты экспресс-теста и ИФА, можно сказать, что чувствительность экспресс-метода обычно несколько ниже. Поэтому антитела, которые мы определим лабораторно, — это более точный анализ. Поскольку он покажет не только наличие антител, но и их количество», — резюмировала Елена Тиванова.